養和醫院的體重控制及代謝外科服務,致力為受體重問題及代謝疾病困擾人士提供徹底的長遠解決方案。
服務團隊匯聚外科專科醫生、內分泌專科醫生、營養師、物理治療師、臨床心理學家、整形外科專科醫生、麻醉科專科醫生、個案管理師及專科護士,為病人提供各類先進手術、內視鏡手術、藥物治療,並協助患者改善生活習慣,達致持續減重、治療代謝病及提升生活質素。
肥胖
肥胖是一種疾病,關乎人體能量調節機制出現問題,以致人體積聚過多脂肪,令體型有變。肥胖並非單純外觀問題:根據香港衞生署2018年數據,香港有五成人口的體重指標 (BMI) 高於23kg/m2 (「過重」定義) 或25kg/m2 (「肥胖」定義)。
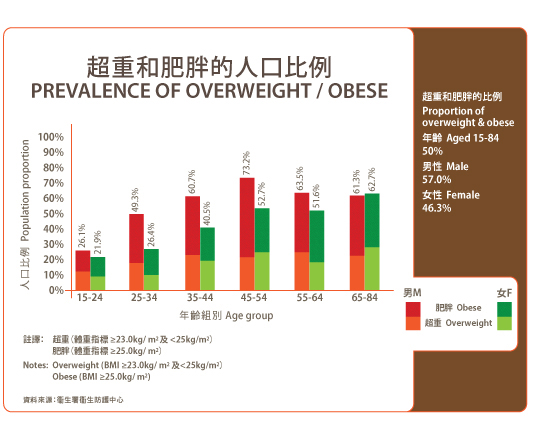
圖一. 超重和肥胖人口比例 (衞生署衞生署防護中心2018年數據)
如何量度肥胖:
體重指標(BMI)= 體重(公斤)/身高(米2)
| 全身肥胖 | 亞洲人 | 西方人口 |
| 過重 | BMI 18-22.9 kg/m2 | BMI 18.5-24.9kg/m2 |
| 過重 | BMI 23-24.9 kg/m2 | BMI 25-29.9 kg/m2 |
| 肥胖 | BMI =/> 25 kg/m2 | BMI =/> 30 kg/2 |
| 腹部肥胖 | ||
| 男性 | WC* > 90 cm | WC > 102 cm |
| 女性 | WC >80 cm | WC > 88cm |
表一. 肥胖標準

圖二. 量度腰圍
身體成份亦是肥胖與否的參考指標,圖三及表二講解正常身體成分。

圖三. 正常身體成分
過多脂肪積聚,是另一肥胖指標。
體脂肪率
| 男性 | 女性 | |
| Essential fat | 2-5% | 10-13% |
| Athletes | 6-13% | 14-20% |
| Fitness | 14-17% | 21-24% |
| Average | 18-24% | 25-31% |
| Obese | >25% | >32% |
肥胖成因
如人體吸收的熱量高於消耗量,過多熱量會以脂肪形式儲存體內。肥胖成因眾多,可以與基因、環境及行為有關,亦包括各類內分泌或代謝疾病。
同一家庭中往往有多個肥胖者:帶有肥胖基因的病人,對脂肪細胞的瘦蛋白敏感度較低。而家人的飲食習慣 (例如常食高能量食物),亦會導致肥胖。其他成因包括嗜食零食、平日只坐不動、服用類固醇及抗抑鬱藥物等。如同時有抑鬱、神經性暴食症、過胖暴食症、甲狀腺功能減退症、庫欣綜合症等疾病,亦較易患上與肥胖相關的疾病。
肥胖相關疾病
肥胖患者罹患嚴重疾病的風險較高。
| 亞洲人BMI標準 (kg/m2) | 患上嚴重疾病風險 | ||
| 腰圍 < 90cm (M) < 80cm (F) |
腰圍 >/= 90cm (M) >/=80cm (F) |
||
| 正常 | 18.5-22.9 | 普通 | 增加 |
| 過重 | 23 | ||
| 存在風險 | 23-24.9 | 增加 | 中度 |
| 一級肥胖 | 25-29.9 | 中度 | 高度 |
| 二級肥胖 | >30 | 高度 | 極高 |

圖四. 肥胖相關疾病.
受以上肥胖可能導致的嚴重疾病影響,肥胖患者的壽命估計較普通人口短5至20年。
代謝綜合症
代謝綜合症泛指一系列增加缺血性心臟病、中風及糖尿病風險的疾病風險因素,以致患者壽命縮短。國際糖尿病聯盟 (IDF) 最近重新定義代謝綜合症:
中央肥胖 (量度腰圍):
亞洲人(日本人除外) : >/=90厘米 (男性)﹔>/= 80厘米(女性)
以及下列兩個或以上條件:
- 三酸甘油酯 >1.7mmol/L (150mg/dL)
- 高密度脂蛋白膽固醇 <1.03mmol/L (40mg/dL) (男性)﹔<1.29 (50mg/dl) (女性)
- 血壓 >/=130/85 或正接受治療
- 空腹血糖 >5.6mmol/L 或早前確診糖尿病
治療肥胖、代謝綜合症及二型糖尿病
本院專業團隊為肥胖、代謝綜合症及二型糖尿病患者提供各類個人化治療,致力有效控制體重,不僅有助改善外觀,更可紓緩或治療與肥胖有關的嚴重疾病,促進健康。
我們會進行詳細評估,治療方案度身訂造,透過控制體重改善健康。
解決肥胖問題
如受肥胖困擾,可透過飲食、運動、調整生活習慣、藥物治療及介入治療 (如手術) 予以改善。
飲食、運動及調整生活習慣
以上方法均視為針對肥胖的第一線治療。對經其他治療達標而有意維持理想體重的人士來說,至為重要。然而,對嚴重肥胖人士而言,單靠調整生活習慣成效有限:曾有大型研究指出,僅有至5至10%病人能於數年後保持理想體重。
本院營養師及物理治療師,致力為有意調整生活習慣的病人提供專業個人化方案,有效減重。在營養師及物理治療師的專業指導及監察下,減重效果更理想。
藥物治療
適用於治療過重或肥胖的藥物治療,不能取代飲食、運動及健康生活習慣。一般而言,服藥比單靠調整生活習慣能減多3至9% 體重。藥物治療並非人人適合:小童、70歲以上長者 (特別是患有多種疾病) 及孕婦不宜服藥減肥。此外,所用藥物亦有潛在副作用,一旦治療終止,體重有機會重拾升軌。
藥物能抑制食慾、減少營養吸收或促進人體消耗能量 (糖分)。
介入治療
服務範疇
- 代謝及減肥手術
- 腹腔鏡縮胃手術
- 單切口縮胃手術
- 腹腔鏡胃摺疊手術
- 胃束帶修正
- 腹腔鏡胃繞道手術
- 腹腔鏡縮胃十二指腸繞道手術
- 腹腔鏡縮胃空腸繞道手術
- 代謝及減肥修正手術
- 內鏡代謝及減肥手術
- 內置胃水球/胃氣球
- 胃引流術
- 內鏡縮胃手術
- 內鏡減肥修正手術
- 臨床體重控制
- 藥物及體重監察計劃
- 改善生活習慣
- 飲食教育及監察
- 運動教育及監察計劃
- 塑身及個人形象指導
- 介入治療前/治療前教育及輔導
- 術前/治療後監察減重進度,並就保持理想體重提供輔導
肥胖、二型糖尿病及代謝綜合症之介入治療
肥胖
肥胖的治療方案取決於患者的肥胖程度,一般建議過重及輕微肥胖人士透過調整飲食及運動習慣改善體重;在專業指導下,部份病人適合接受藥物治療;而介入治療方案成效最為顯著,可分為可還原或不可還原兩類。
內置胃氣球
內置胃氣球屬可還原治療方案,一般在鎮靜注射或監測麻醉下以內鏡進行,在胃部放置一個氣球,並注入400至700毫升液體將其填滿。氣球能縮小胃部容量,令患者容易產生飽腹感,減少進食量。胃氣球一般需在術後六個月至一年取出,預期治療期間可減去12 至15公斤體重,惟約七成病人的體重會在取出胃氣球後有所回升。此治療方案不受體重指標所限,一般適合不宜接受手術或輕微肥胖人士,以及供嚴重肥胖患在正式接受其他手術前作過渡之用。
內鏡手術
現今多項內鏡手術程序推陳出新,惟大部份仍處於研究階段,安全性和成效大待商榷。如內鏡胃摺疊手術全程以內鏡進行,將胃部縫合以致較小容量。基於安全理由,大部份新式手術只限研究之用。
減肥手術
腹腔鏡縮胃手術及腹腔鏡胃繞道手術是目前最普遍採用的手術。腹腔鏡胃束帶手術曾經全球盛行,但由於長期風險較高,現今已較少採用。
縮胃手術
縮胃手術是全球最普遍使用的手術方案,過程簡單、安全,長期併發症發生率低,大部份病人術後生活質素都相當理想。手術限制胃部容量以達至減重效果,將胃部六至七成大彎切除並縫合成幼長香蕉狀,減少患者進食量。縮胃手術亦同時切除分泌刺激食慾荷爾蒙的胃底,令患者不易肚餓,減少渴求食物的行為。
腹腔鏡胃繞道手術
手術除了限制患者進食量外,也有減少胃腸繞道吸收營養的效果。手術將遠端胃與小胃囊分隔,於側胃製造一個60至100毫升的小胃囊,並連接至遠端的小腸接口。進食後食物會繞過胃部和十二指腸,快速進入遠端的小腸接口,以減低患者進食量和小腸吸收,達到減重效果。此手術程序較縮胃手術複雜,併發症發生率亦稍高。
我需要接受減肥/代謝手術嗎?
病人是否適宜接受減肥/代謝病手術,取決於以下三大條件:
1. 體重指數(BMI)
體重指標(BMI)= 體重(公斤)/身高(米2)
2. 是否患有二型糖尿病(T2DM)
3. 是否患有代謝綜合症
根據國際肥胖與代謝病外科聯盟亞太區理事會在2011年發表的指引,以下人士應考慮接受減肥/代謝手術:
1. 體重指標BMI>/=35kg/m2,不論是否患有相關嚴重疾病
2. 體重指標BMI>/=30kg/m2,並同時患有二型糖尿病或代謝綜合症,生活習慣調整及藥物未能有效控制
3. 體重指標BMI>/=27.5kg/m2,手術並非二型糖尿病或代謝綜合症的首選治療方案
以手術治療糖尿病的國際指引如下:

手術治療糖尿病/代謝手術
外科手術是一項國際認可二型糖尿病標準治療。2016年第二屆糖尿病手術高峰會上發表多項科學研究,顯示腸胃道對代謝調節至為關鍵。改變腸胃道的結構,能有效控制血糖,減低糖尿病引起的微血管和大型血管併發症,因而減少患者出現糖尿腎病、糖尿病引發的中風和心血管疾病。體重指數BMI> 37.5kg/m2,以及體重指數BMI介乎32.5-37.5kg/m2且未能藉調整生活習慣及藥物控制高血脂的患者,建議接受代謝手術。而BMI 介乎27.5-32.5kg/m2,兼未能以口服或注射藥物有效控制高血脂的患者,可考慮接受代謝手術。
應在何時進行手術?
若病人經評估後適宜接受代謝手術,便應盡早接受治療。
鑑於手術屬介入性治療,大眾一般會將之視為最後選擇。但糖尿病是一種慢性疾病,會隨著時間逐漸惡化,代謝手術後能否有效控制血糖,取決於胰臟的分泌功能。當糖尿病發展至晚期,胰島細胞和胰臟分泌功能衰竭,手術便不再有效。因此腸胃代謝手術不適合一型糖尿病患者,而適宜接受手術的患者應盡早接受手術,防止病情惡化。
現今的研究指出年齡(愈年輕成效愈佳)、體重指標(BMI愈高,成效更顯著)、C-peptide(胰島素存量指標)(保留超過50%功能最為理想)及糖尿病病史(最好是5年以下),對預計術後控制血糖成效非常重要。
糖尿/代謝手術是否只對肥胖及糖尿病有效?
代謝手術對治療高血壓、高血脂、脂肪肝、及肥胖導致的睡眠窒息症均有不同程度的成效,亦能減低病人患上糖尿病腎病、中風和心血管疾病的風險。手術可減低與肥胖相關的癌症風險,如賁門癌、結腸癌、直腸癌、乳癌和子宮內膜癌,預計壽命亦有增長。
選擇手術方案
根據手術目的(治療肥胖或疾病)、病人身體狀況、個別治療方案成效,醫生會與你商討最合適的手術。例如有胃酸倒流的病人不宜接受縮胃手術,糖尿病病人則不應選擇置入胃氣球。如心理狀況不受控制,不宜接受手術。
手術何以有效治療糖尿病和代謝綜合症?
手術背後原理複雜,每項程序都有其獨特機制:如胃氣球限制患者進食量,以達至減重效果。其他疾病病情會因減重而有所改善,但成效不太顯著。腹腔鏡縮胃手術的原理更為複雜:手術切除了分泌刺激食慾荷爾蒙的胃底,令患者不易肚餓,而幼長狀的管狀胃部會縮短進食後食物停留在胃部的時間,令食物快速進入遠端的小腸,加速胰島素的分泌,有效控制血糖,同時紓緩人體對胰島素產生抗拒,增加減重效果。
研究顯示代謝手術在改變腸胃結構的同時,亦可改變腸胃的荷爾蒙、膽酸和腸道菌叢等。
手術會否有風險?會否留疤?
手術風險並不高,一般相等於接受簡單腹腔鏡膽囊切除手術。主要短期風險包括出血或滲漏,發生率低於5%,死亡率低於0.1%。長期風險包括胃酸倒流、造口潰瘍、維他命或微量元素缺乏症、內臟疝氣,發生率並不高。
所有程序均以微創或單切口方式進行。
手術會否徹底改變往後生活?
要維持體重,其實並非想像般困難。本院專業營養師和物理治療師團隊會為你提供術後復康生活指導,一般術後首三個月為生活習慣調整期,營養師會提供飲食指導,如養成慢慢進食,徹底咀嚼後才吞嚥的習慣。選擇低卡路里食物亦非常重要。此外,運動是復康不可或缺的一環,物理治療師會就運動的方式及強度提供指導,助你建立一個健康的生活模式。
常見問題
- 手術收費如何?
收費因應病人個別治療方案,詳情請參考網頁所列之相關收費。
- 保險會否支付治療費用?
保險不一定涵蓋肥胖治療。由於過往肥胖被認為是自制力不足、不夠自律、不控制飲食和運動的結果,肥胖治療一般不在保險公司及條款受保項目內。但肥胖及代謝病屬於能量調節的疾病,不能完全歸咎病人。過往有不少成功申領保險的例子:大部份病人因臨床需要接受治療,所有治療方案均根據國際指引進行,屬基本受保項目。此外,代謝手術有效減低患者將來患上相關嚴重疾病的機會,如腎臟透析、中風或心肌梗塞。這些嚴重疾病的治療費用更高。
- 年齡限制
減肥和代謝手術適合年齡介乎18至70歲人士,18歲以下人士必須接受個別兒科評估。最低可接受手術年齡為16歲,16歲以下則必須接受兒科專科醫生的專業評估,以排除行為、先天性及荷爾蒙失調等問題。
70歲以上的高齡人士一般同時患有其他疾病,以手術風險計或得不償失,醫生一般只會在特殊情況下為高齡人士進行介入性減肥治療。
- 家族中有數位肥胖成員,手術對我有用否?
家中有數人肥胖,有兩大可能:第一,家族成員的生活方式相似;第二是遺傳因素。手術有助控制體重,亦可能是唯一能持久維持體重的方法。女士在減重後誕下的嬰兒一般沒有肥胖問題。
- 我正計劃懷孕,應否在懷孕前還是懷孕後接受手術?
母親肥胖,容易誕下肥胖的嬰兒。而正常體重的母親,嬰兒一般會較健康,體重較為正常。
孕婦不宜在懷孕期間接受減肥手術。術後一年內不宜懷孕。
- 懷孕期間增重不少,如何可以回復懷孕前身段?
產後肥胖一般可靠調整生活習慣改善。本院營養師及物理治療師提供專業計劃,助患者有效減重。對於小部份未能回復健康狀態的病人,本院亦有其他介入治療方案,適合個別需要。
- 我已患糖尿病多年,還有機會可以治癒嗎?
這視乎身體狀況:如肥胖患者仍然年輕,胰臟分泌充足,介入治療仍大有機會改善糖尿病。
診治流程
- 到達養和醫院
- 前往營養治療中心咨詢營養師
- 評估生命表徵及體重指數(BMI)及/或分析身體成分
- 個案經理/專科護士指導病人
a. 參加飲食/運動/導引套式服務
b. 轉介適合接受手術人士予外科專科醫生
c. 轉介有意接受藥物治療人士予內分泌科專科醫生
- 手術
- 術後跟進